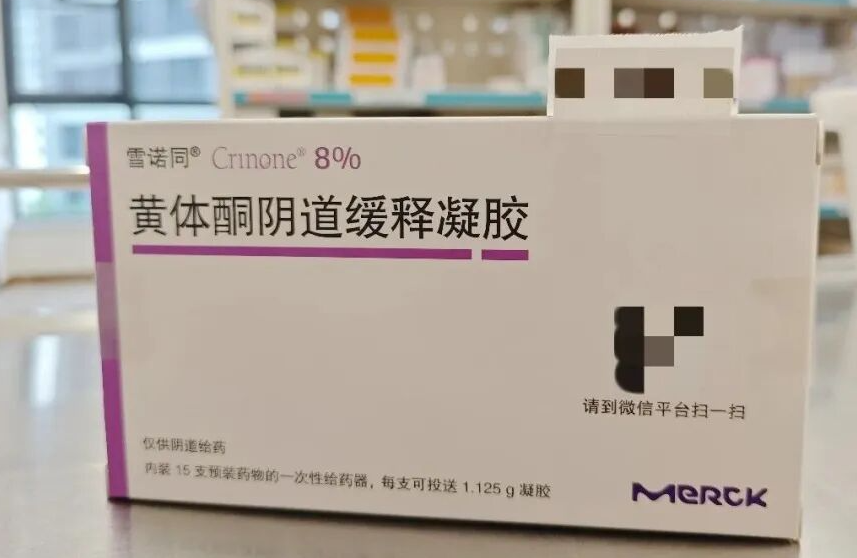
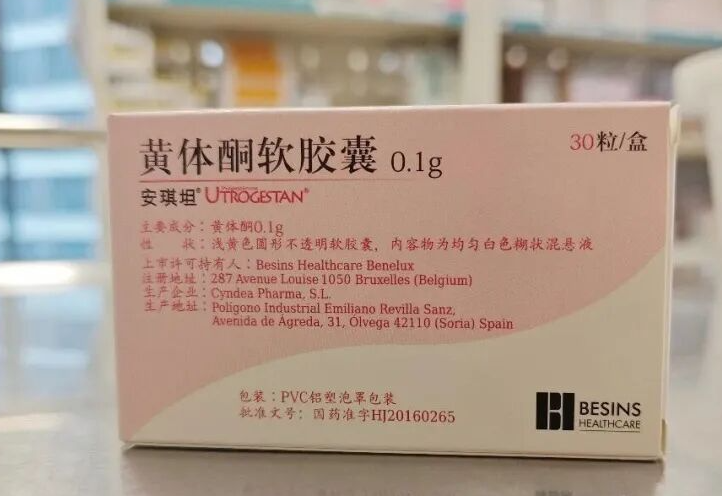
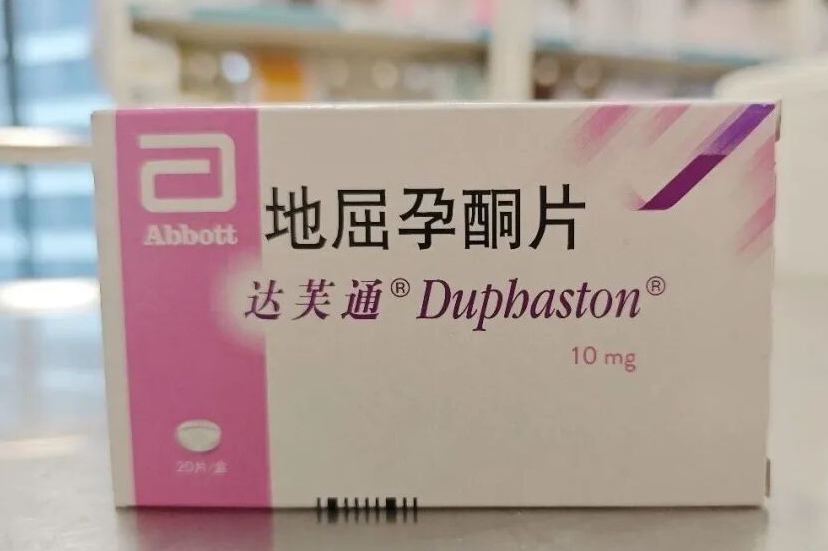
胚胎移植后,黄体支持是保障妊娠成功的关键环节,也是试管婴儿治疗中的 “必备步骤”。很多姐妹会疑惑:为什么自然怀孕不需要额外补充黄体激素,而试管却必须进行黄体支持呢? 简单来说,试管婴儿促排卵过程中,为了获得多个优质卵子,会使用药物进行降调节与超促排卵,这会抑制垂体功能、导致体内黄体生成素水平偏低;同时,多卵泡发育产生的高雌激素环境,以及取卵时部分黄体细胞的丢失,三重因素共同导致黄体功能严重不足。若不进行外源黄体支持,子宫内膜难以维持适宜胚胎着床与发育的状态,会显著降低着床率与妊娠率。 目前临床常用的黄体支持药物主要为黄体酮类,包括肌肉注射剂、阴道缓释凝胶、阴道软胶囊及口服制剂等。不同剂型在给药方式、疗效、舒适度与价格上各有特点,下面为大家详细对比,帮助大家科学选择。 01黄体支持类药物详细对比 Part.1黄体酮注射液 用法用量:胚胎移植后,常规每日肌注。 优点 作为经典黄体支持药物,临床应用历史悠久,疗效确切、血药浓度稳定、吸收可靠,是黄体支持的传统首选方案。 价格经济实惠,性价比高,适合长期用药、对费用较敏感的患者。 药物直接进入血液循环,作用稳定,不受胃肠道吸收、阴道环境等因素影响。 缺点 需每日到医院 / 诊所注射,使用不便、耗时较多。 长期注射易导致局部疼痛、红肿、硬结,少数可能出现无菌性脓肿,甚至罕见的坐骨神经刺激等问题。 油性制剂吸收较慢,局部不适恢复时间较长。 Part.2黄体酮阴道缓释凝胶 用法用量:阴道给药,每日 1 次,使用方便。 优点 子宫首过效应:药物直接作用于子宫内膜,局部药物浓度高、靶向性强,全身吸收少、副作用轻。 无痛无创、使用便捷,每日 1 次即可,可自行在家用药,无需往返医院。 无胃肠道反应,全身不良反应少;凝胶具有一定缓释性,药物作用持久、稳定。 阴道环境相容性好,不易引发阴道炎、瘙痒等局部刺激,耐受性佳。 缺点 价格相对较高,长期用药经济成本高于针剂。 用药后可能出现少量白色药渣,属正常代谢现象,不影响疗效;若药渣过多,可在医生指导下进行阴道清洁。 偶见少量粉红色或咖啡色分泌物,一般不影响继续用药;若出现鲜红色出血,需及时告知医生调整方案。 Part.3黄体酮软胶囊 用法用量:主要成分为天然植物来源黄体酮,可阴道给药或直肠给药,常规每日 3 次。 优点 天然黄体酮成分,与人体自身孕酮结构一致,安全性高、副作用少。 局部用药可避免肝脏首过代谢,提高局部生物利用度。 阴道给药可直接作用于子宫,局部浓度高,利于子宫内膜转化与胚胎着床。 缺点 用药频次较高(每日 3 次),对依从性要求较高。 阴道给药可能引起外阴瘙痒、分泌物增多,少数人出现局部刺激或阴道炎风险。 直肠给药可能刺激肠道,导致腹泻、痔疮不适或少量出血。 Part.4地屈孕酮片 用法用量:口服给药,使用便捷。 优点 口服方便、无痛无创,完全避免注射与阴道用药的不适。 高选择性作用于孕激素受体,无雌激素、雄激素样活性,安全性好。 可调节局部免疫环境,利于胚胎着床与早期妊娠维持。 胃肠道反应较轻,耐受性良好。 缺点 对大豆过敏者禁用;早孕反应明显者可能加重胃肠道不适。 血中药物浓度无法通过常规孕酮检测直接测定,需结合临床症状与超声评估疗效。 02科学选择:适合自己的才是最好的 以上四种黄体支持方案疗效相当、妊娠结局无显著差异,均为临床一线推荐用药。 选择时可综合考虑以下因素: 单一的打针、塞药或口服用药,各有优势也存在局限,结合多年试管临床诊疗经验,我院更推荐个体化联合用药模式。 常见联合方案包括:肌注加口服、或阴道塞药加口服联合使用。 联合用药能够取长补短:一方面通过不同给药途径,双重补充孕激素,让体内激素水平更平稳、波动更小;另一方面可以减少单一药物的使用剂量,降低长期单用一种药物带来的局部不适、身体耐受差等问题,兼顾保胎疗效、身体舒适度与安全性。 黄体支持方案需由医生根据患者年龄、卵巢功能、子宫环境、用药史及经济情况个体化制定。 用药期间请严格遵医嘱,切勿自行换药、停药;若出现不适或异常出血,及时与主治医生沟通。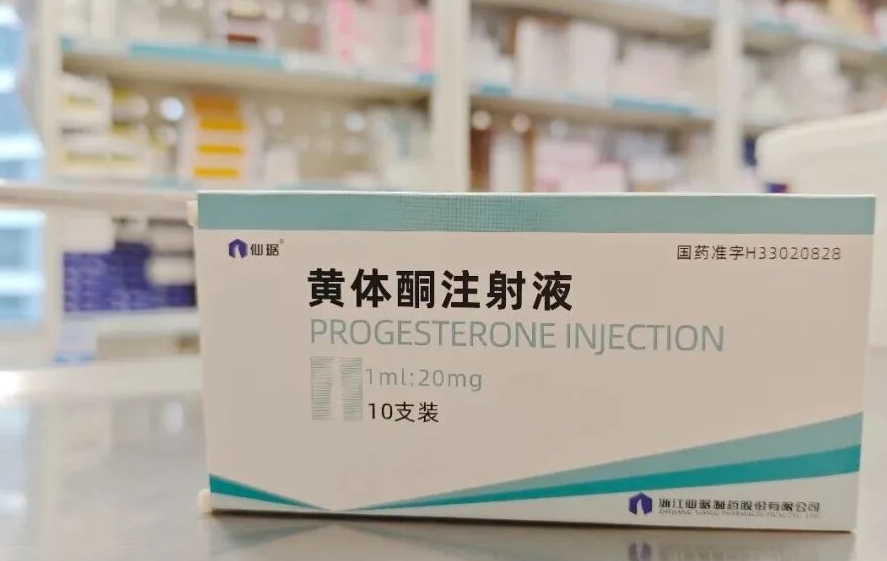
科普丨试管移植后黄体支持怎么选?打针、塞药、口服全解析
添加时间: 2026-04-29
编辑:lfj














 鄂公网安备 42010502000146号
鄂公网安备 42010502000146号